Usuwanie kurzajek – domowe sposoby vs. profesjonalne metody
Kurzajki potrafią być uciążliwe i nawracające. Wyjaśniamy, kiedy wystarczą preparaty z apteki, a kiedy lepszy będzie zabieg u specjalisty (laser, elektrokoagulacja, krioterapia czy preparaty profesjonalne). Dowiesz się też, jak zapobiegać nawrotom i co zrobić, gdy domowe metody nie działają.
Czym są kurzajki i skąd się biorą?
Kurzajki to potoczna nazwa brodawek wirusowych – niewielkich narośli skórnych wywołanych zakażeniem wirusem brodawczaka ludzkiego (HPV). Pojawiają się najczęściej na dłoniach i stopach, ale mogą występować również w innych miejscach ciała. Do infekcji dochodzi, gdy wirus HPV wniknie w głąb skóry, zwykle przez drobne uszkodzenie naskórka (skaleczenie, otarcie).
Sam wirus HPV jest bardzo powszechny. Szacuje się, że większość ludzi miała z nim kontakt, jednak nie u każdej osoby kontakt z patogenem kończy się powstaniem kurzajki. W tym wypadku wiele zależy od odporności organizmu. Warto podkreślić, że typy HPV powodujące kurzajki (np. HPV 1, 2, 4) należą do niskoonkogennych, nie powodują nowotworów.
Kurzajki są zmianami łagodnymi i niezwiązanymi z ryzykiem raka szyjki macicy. Mimo że nie zagrażają życiu, brodawki wirusowe potrafią być uciążliwe, a nawet bolesne (szczególnie te zlokalizowane na stopach), i co ważne, są zakaźne dla otoczenia, dlatego warto je leczyć i usuwać.
Umów się na usuwanie kurzajek w ŁCP
Co warto wiedzieć o wirusie HPV?
HPV (Human Papillomavirus) to rodzina wirusów, które atakują komórki nabłonkowe skóry i błon śluzowych. Istnieje ponad 100 typów HPV, z czego kilkadziesiąt może powodować powstawanie brodawek skórnych. Wirus kurzajek przenosi się przez kontakt, zarówno bezpośredni (dotyk skóry osoby zakażonej), jak i pośredni, np. przez wspólne ręczniki, buty czy powierzchnie w miejscach publicznych.
HPV szczególnie lubi wilgotne i ciepłe środowisko, dlatego do zakażenia często dochodzi na basenie, w publicznych prysznicach, saunach czy szatniach. Warto wiedzieć, że szczepy HPV wywołujące kurzajki na skórze różnią się od tych przenoszonych drogą płciową. Popularna szczepionka przeciw HPV chroni przed wirusami powodującymi głównie zmiany okolic płciowych i szyjki macicy, natomiast nie przed typami wywołującymi brodawki na dłoniach czy stopach.
Niemniej, odporność odgrywa dużą rolę: silny układ immunologiczny często potrafi zwalczyć wirusa, zanim rozwinie się pełna brodawka, dlatego u osób o lepszej odporności kurzajki pojawiają się rzadziej lub samoistnie zanikają z czasem.
Jak dochodzi do zakażenia?
Do zakażenia dochodzi najczęściej poprzez drobne uszkodzenia skóry, które umożliwiają wniknięcie wirusa HPV. Wystarczy niewidoczna ranka, zadrapanie lub odcisk, by wirus dostał się do naskórka. Najczęstszym źródłem jest kontakt z powierzchniami, na których obecny jest wirus. Chodzenie boso po posadzce basenu, siłowni, korzystanie z publicznego prysznica czy pożyczanie cudzych butów lub ręczników może skutkować infekcją.
Również bezpośredni kontakt skóra-skóra (np. podanie ręki osobie mającej brodawkę na dłoni) może przenieść wirusa. Autozakażenie też jest możliwe. Rozdrapując lub niechcący uszkadzając własną kurzajkę, możemy przenieść wirusa na inne miejsce na skórze, powodując powstanie nowych brodawek. Choć wirus jest bardzo zaraźliwy, nie u każdego dojdzie do pojawienia się zmian. w tym wypadku wiele zależy od tzw. podatności gospodarza.
Najważniejsze czynniki ryzyka to obniżona odporność, nadmierna potliwość stóp oraz niedbanie o higienę (np. nieosuszanie przestrzeni między palcami, chodzenie boso w publicznych miejscach).
Kto najczęściej ma kurzajki?
Kurzajki mogą dotknąć osób w każdym wieku, ale najczęściej występują u dzieci i młodzieży. U dzieci układ odpornościowy nie jest jeszcze w pełni dojrzały, a do tego często dochodzi do urazów skóry podczas zabawy. To z kolei sprzyja zakażeniu HPV. Młodzież natomiast bywa narażona w szkołach, internatach czy na basenach.
Drugą grupą są osoby o obniżonej odporności – np. po przebytej chemioterapii, z chorobami autoimmunologicznymi lub przyjmujące leki immunosupresyjne. U nich organizm gorzej radzi sobie z eliminacją wirusa. Częściej kurzajki miewają też osoby intensywnie uprawiające sport (np. pływacy, sportowcy korzystający ze wspólnych szatni i pryszniców) oraz ci, którzy z racji zawodu chodzą boso w pomieszczeniach publicznych (basenowi ratownicy, trenerzy).
Pewną rolę odgrywają też nawyki higieniczne. Używanie cudzych ręczników lub butów zwiększa ryzyko. Wreszcie, kurzajki częściej pojawiają się u osób z nadpotliwością stóp i noszących ciasne, nieprzewiewne obuwie. Wilgoć i maceracja naskórka ułatwiają wnikanie wirusa.
Czy kurzajki bolą?
Wiele kurzajek we wczesnej fazie rozwoju nie boli i poza nieestetycznym wyglądem nie daje odczuć. Jednak w miarę wzrostu zmiany mogą zacząć powodować dyskomfort. Szczególnie kurzajki na stopie bywają bolesne. Zlokalizowane na powierzchniach obciążonych (pięta, śródstopie, opuszki palców) dają uczucie, jakby coś uwierało w chodzeniu.
Czasem ból porównywany jest do chodzenia na kamyczku w bucie. Brodawki położone w pobliżu paznokci (np. okołopaznokciowe) również mogą powodować ból wskutek ucisku na płytkę paznokcia. Kurzajki na dłoniach zazwyczaj nie bolą, chyba że ulegną podrażnieniu lub znajdują się w miejscu ciągłego nacisku (np. przy trzymaniu długopisu). Warto pamiętać, że ból nie jest dobrym wyróżnikiem do odróżnienia kurzajki od innych zmian. Zarówno odciski, jak i kurzajki mogą boleć przy nacisku.
Ogólnie jednak brodawki wirusowe rzadko bolą w spoczynku; ból pojawia się głównie przy ucisku lub urazie brodawki. Jeśli kurzajka wywołuje ból na co dzień albo zmusza nas do zmiany sposobu chodzenia, to zdecydowanie powinniśmy pomyśleć o jej usunięciu (aby nie dopuścić do dalszych powikłań, np. problemów z chodem, o czym piszemy później).
Kurzajka a inne zmiany skórne – jak ją rozpoznać?
Kurzajki (brodawki wirusowe) można pomylić z innymi zmianami na skórze stóp, takimi jak odciski (nagniotki) czy modzele. Na pierwszy rzut oka zrogowaciałe zgrubienie na podeszwie może budzić wątpliwość: czy to zwykły odcisk, czy jednak kurzajka?
Różnica jest istotna, bo odmienne są przyczyny i metody leczenia tych zmian. Odciski i modzele powstają na skutek długotrwałego ucisku lub tarcia. Są to zrogowacenia zbudowane z martwego naskórka, będące reakcją obronną skóry. Kurzajki natomiast mają podłoże wirusowe. Powstają na skutek zakażenia HPV w skórze. Już ten fakt sprawia, że brodawek nie należy samemu wycinać ani wyrywać. Zawierają one aktywne cząsteczki wirusa, które można rozsiać.
Poza przyczyną, różnice dotyczą też wyglądu i odczuć przy dotyku. Doświadczony podolog potrafi odróżnić kurzajkę od odcisku po charakterystycznych cechach (opisanych poniżej), ale dla laika bywa to trudne. Jeśli nie mamy pewności, z jaką zmianą mamy do czynienia, najlepiej skonsultować się ze specjalistą podologiem, żeby nie zastosować niewłaściwej metody (np. kuracji na odcisk w przypadku brodawki lub odwrotnie).
Pomyłka może nas kosztować nasilenie problemu np. próba samodzielnego usunięcia rzekomego odcisku, który okaże się kurzajką, może doprowadzić do rozsiania kolejnych brodawek i zakażenia głębszych warstw skóry.
Kurzajka a odcisk – czym się różnią?
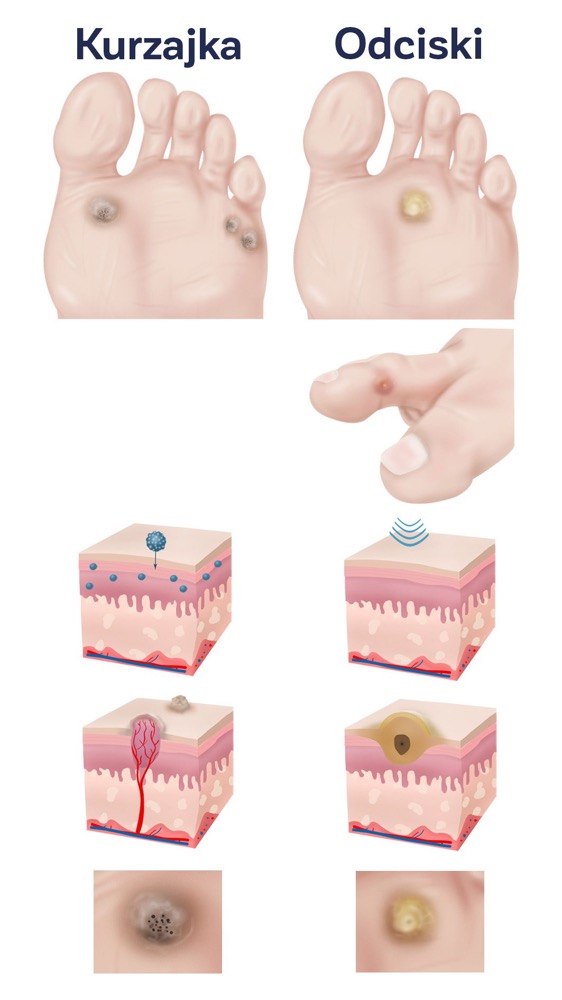
Schematyczne porównanie kurzajki (po lewej) i odcisku (po prawej) na stopie.
- Kurzajka (brodawka wirusowa) ma nierówną powierzchnię, często z czarnymi kropkami (zakrzepniętymi naczynkami), dodatkowo przerywa linie papilarne skóry.
- Odcisk (nagniotek) to zrogowacenie z twardym rdzeniem, spowodowane wyłącznie uciskiem. Nie zawiera naczyń, ma gładszą, żółtawą powierzchnię, a linie papilarne skóry pozostają w jego obrębie widoczne.
Na podstawie wyglądu i objawów można rozróżnić te zmiany. Kurzajka często ma szorstką, nierówną powierzchnię o kolistym kształcie i kolorze zbliżonym do otaczającej skóry (czasem szarawym lub brązowawym). Charakterystyczną cechą są małe czarne kropki widoczne po zdrapaniu wierzchniej warstwy. Są to zakrzepłe naczynka krwionośne brodawki.
Ponadto brodawka zaburza układ linii papilarnych skóry. Jeśli przyjrzymy się odciskom palców czy bruzdom na stopie, to na powierzchni kurzajki te linie zanikają lub ulegają zniekształceniu. Odcisk (nagniotek) z kolei ma bardziej jednolitą, żółtawą, gładką powierzchnię z wyraźnym centralnym zagłębieniem lub czopem rogowym.
W odcisku nie występują czarne kropki ani punktowe krwawienia – to ważny wyróżnik. Linia papilarna skóry często przebiega przez odcisk ciągłym wzorem (odcisk nie wymazuje linii tak jak brodawka). Różny bywa też ból: odciski zwykle bolą przy bezpośrednim nacisku pionowym (wgniataniu), natomiast kurzajki częściej dają ból przy ściskaniu ich z boków. Wynika to z obecności zakończeń nerwowych wokół brodawki oraz naczyń krwionośnych w jej obrębie.
Naciśnięcie brodawki może być mniej bolesne niż jej ściśnięcie, co odróżnia ją od typowego nagniotka. Oczywiście nie jest to regułą w 100% przypadków, dlatego przy wszelkich wątpliwościach najlepiej zasięgnąć opinii podologa.
Jak wygląda brodawka wirusowa na stopie?
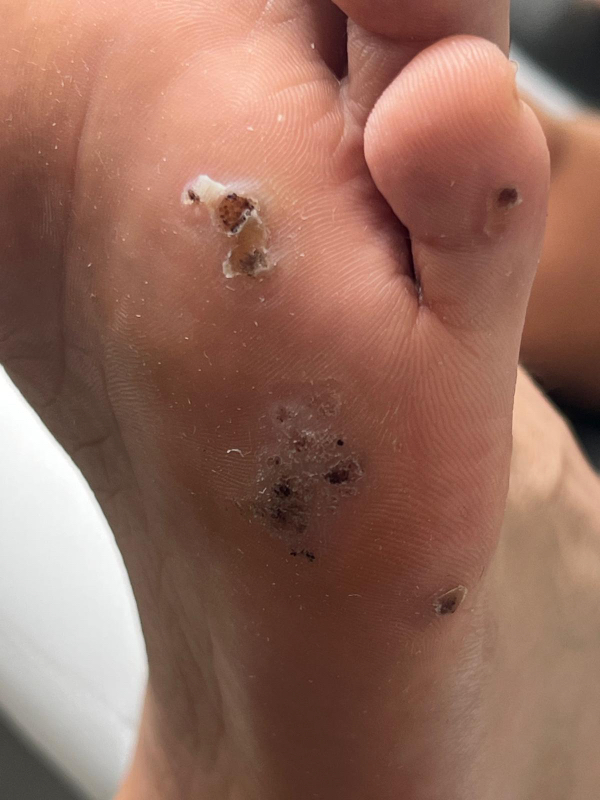
Przykład mnogich brodawek wirusowych (kurzajek) – tzw. kurzajki mozaikowe, tworzące rozległy obszar zrogowaciałego naskórka na stopie.
Brodawki wirusowe na stopach (kurzajki podeszwowe) mogą wyglądać nieco inaczej niż te na dłoniach z uwagi na stały ucisk ciężaru ciała. Często są spłaszczone lub wręcz wklęsłe, ponieważ nacisk podczas chodzenia wbija brodawkę w głąb skóry. Otaczający naskórek bywa zgrubiały i tworzy coś w rodzaju obwarowania (ciało reaguje nagniotkiem wokół brodawki).
Typowa kurzajka na stopie ma średnicę od kilku milimetrów do ponad centymetra, kolor cielisty, żółtawy lub szarawy. Powierzchnia jest szorstka. Punktowo może być przerwana przez drobne czarne kropki (co widać dopiero po zdrapaniu wierzchniej warstwy). Nierzadko występuje mniej więcej wyraźna granica między brodawką a zdrową skórą. Brodawka może być otoczona nieco zagłębionym obwodem. Jeśli kurzajek na stopie jest wiele, mogą zlewać się w tzw. mozaikowe ogniska (jak na zdjęciu powyżej), pokrywające większą powierzchnię podeszwy.
Brodawki na stopach często rosną dość głęboko. Sięgają kilku milimetrów w głąb skóry właściwej, aż do warstwy brodawkowatej, co sprawia, że usunięcie ich w całości wymaga dotarcia do rdzenia zmiany. Objaw Koebnera jest charakterystyczny dla brodawek płaskich, ale na stopach również bywa zauważane, że zadrapanie lub przecięcie może spowodować liniowy układ nowych brodawek wzdłuż linii urazu. Podeszwowe kurzajki często powodują dyskomfort przy chodzeniu.
Jakie są rodzaje kurzajek?
Istnieje kilka odmian brodawek, różniących się wyglądem i miejscem występowania. Do głównych rodzajów zaliczamy:
- Brodawki zwykłe – najbardziej typowe kurzajki na dłoniach, palcach i wokół paznokci. Mają postać wypukłych, grudkowatych narośli o szorstkiej powierzchni, najczęściej koloru cielistego lub szarożółtego. Często występują u dzieci i młodzieży i mogą łatwo się rozsiewać na nowe miejsca. Zazwyczaj wywołują je typy HPV-2, HPV-4 lub HPV-7.
- Brodawki podeszwowe (kurzajki stóp) – występują na podeszwach stóp, zwłaszcza w miejscach nacisku (pięta, przodostopie, pod palcami). Z początku mogą wyglądać jak małe, szkliste zgrubienia, a z czasem rosną, tworząc twarde, bolesne zmiany z czarnymi kropkami wewnątrz. Mogą pojawiać się pojedynczo albo w skupiskach tworząc tzw. mozaikę (kilka zlewających się brodawek). Zakażenia tymi brodawkami często pochodzą z podłóg basenowych, siłowni itp., a wywołują je najczęściej typy HPV-1 i HPV-2.
- Brodawki płaskie (młodociane) – drobne, płaskie grudki o gładkiej powierzchni, zazwyczaj koloru skóry. Występują licznie, najczęściej na twarzy, czole, szyi oraz grzbietach rąk. Dotyczą głównie dzieci, nastolatków i młodych dorosłych, częściej u kobiet (u mężczyzn mogą pojawiać się w rejonie zarostu, gdzie golenie powoduje mikrourazy). Mogą tworzyć linijne układy po zadrapaniu (objaw Koebnera). Wywoływane są przez inne typy HPV (np. 3, 10, 27).
- Inne rzadkie odmiany – np. brodawki podpaznokciowe (rosnące pod lub przy paznokciach, mogące deformować płytkę), brodawki nitkowate (cienkie, wydłużone zmiany wystające nad powierzchnię skóry, często na powiekach lub ustach), czy kłykciny kończyste (brodawki okolic płciowych, przenoszone drogą płciową). W kontekście skóry stóp i dłoni najczęściej mamy jednak do czynienia z trzema wyżej wymienionymi rodzajami: zwykłymi, podeszwowymi i płaskimi. Trzeba mieć na uwadze, że każdy z nich wymaga nieco innego podejścia w leczeniu.
Domowe sposoby na kurzajki
Wiele osób, zanim uda się do specjalisty, próbuje najpierw domowych metod na pozbycie się kurzajek. Nic dziwnego, brodawki potrafią być uciążliwe, a preparaty dostępne bez recepty kuszą obietnicą łatwego wyleczenia. Domowe sposoby obejmują zarówno środki z apteki (maści, płyny, plastry itp.), jak i rozmaite metody naturalne czy ludowe. Zaletą takiego podejścia jest zwykle niższy koszt i brak konieczności wizyty w gabinecie podologicznym. Trzeba jednak pamiętać, że skuteczność domowych kuracji bywa różna. Czasem rzeczywiście udaje się wyleczyć kurzajkę samemu, ale bywa i tak, że mimo starań brodawka nie znika lub odrasta. Ważne jest też bezpieczeństwo: nie każda metoda „z internetu” jest bezpieczna, a niewłaściwe zastosowanie nawet skutecznego preparatu może skończyć się podrażnieniem lub blizną.
Preparaty z apteki i zioła
Największą grupę domowych metod stanowią preparaty dostępne w aptece bez recepty. Pierwszą linią walki z kurzajką często jest kwas salicylowy. Dostępny w formie maści, płynów lub plastrów nasączonych tym kwasem. Plastry salicylowe (np. Salvequick czy inne marki) nakleja się na kurzajkę, dzięki czemu kwas stopniowo rozpuszcza zrogowaciały naskórek brodawki.
Ta metoda jest dość skuteczna i zazwyczaj bezbolesna, choć wymaga konsekwencji. Plaster lub maść stosuje się przez kilka tygodni, regularnie usuwając zmiękczony naskórek. Inną opcją są środki do krioterapii domowej. Aerozole do miejscowego wymrażania kurzajek (tzw. domowe zamrażacze). Zawierają one mieszaninę gazów, które schładzają kurzajkę do bardzo niskiej temperatury, imitując zabieg ciekłym azotem.
Taki zabieg może być nieco bolesny (uczucie mrożenia, szczypania) i nie zawsze dociera tak głęboko, jak profesjonalna krioterapia ciekłym azotem, ale bywa skuteczny przy mniejszych brodawkach. Kolejną kategorią są preparaty z silnymi kwasami np. żele lub płyny zawierające kwas trójchlorooctowy (TCA) albo kwas mrówkowy. Nakłada się je punktowo na kurzajkę za pomocą aplikatora, powodując kontrolowane usuwanie zmiany. Są dostępne bez recepty (np. w formie sztyftów), jednak przy ich stosowaniu należy ściśle przestrzegać instrukcji, by nie uszkodzić zdrowej skóry wokół.
Poza produktami aptecznymi, istnieje też wiele domowych sposobów z użyciem ziół i roślin. Najsłynniejszy jest glistnik jaskółcze ziele. Sok z tej rośliny (mający pomarańczowy kolor) od dawna był używany na brodawki. Zawiera on alkaloidy, które mogą hamować namnażanie się komórek brodawki. Dostępne są gotowe preparaty z glistnikiem, np. w formie płynu do punktowego stosowania.
Kiedy domowe metody mogą być niebezpieczne?
Choć domowe leczenie kurzajek wydaje się proste, w pewnych sytuacjach może przynieść więcej szkody niż pożytku. Przede wszystkim osoby chore na cukrzycę lub z zaburzeniami krążenia w stopach powinny unikać samodzielnego usuwania czy wycinania czegokolwiek na stopach. U diabetyków gojenie ran jest upośledzone, a drobna rana po niewprawnym zabiegu może przerodzić się w poważne owrzodzenie. Domowe metody bywają też ryzykowne, gdy zmiana jest duża lub głęboka.
Samodzielne próby usunięcia rozległej kurzajki mogą skończyć się niedokładnym usunięciem wirusa i nawrotem, a nawet powstaniem blizny. Niektóre naturalne środki są potencjalnie drażniące lub uczulające np. sok z glistnika jaskółcze ziele to silnie alergizująca substancja i u wrażliwych osób może wywołać stan zapalny skóry. Wymrażacze domowe użyte niezgodnie z instrukcją mogą spowodować odmrożenie zdrowej skóry wokół brodawki. Bardzo niebezpieczne są wszelkie próby wycinania, wydłubywania czy wypalania kurzajki w warunkach domowych ostrym narzędziem lub żrącym środkiem.
Grozi to zakażeniem bakteryjnym rany, krwawieniem, a przede wszystkim rozsianiem wirusa HPV na okoliczną skórę. Nie wolno też stosować silnych kwasów czy innych preparatów na twarz lub okolice intymne. Tam każda pomyłka może skończyć się trwałym oszpeceniem lub uszkodzeniem wrażliwych struktur. Domowe metody są przeciwwskazane, jeśli nie mamy pewności, że zmiana to na pewno kurzajka. Istnieją inne schorzenia skóry (np. znamiona barwnikowe, rogowiec, a nawet czerniak), które laik może pomylić z brodawką. Leczenie kurzajki, która nią nie jest, może opóźnić właściwą diagnozę poważnej choroby.
Co robić, gdy leczenie nie przynosi efektów?
Jeśli pomimo stosowania domowych sposobów kurzajka nie znika lub wręcz się powiększa, nie warto dalej zwlekać. Brak efektów po kilku tygodniach kuracji domowej (np. 4–6 tygodniach używania plastrów z kwasem) powinien skłonić nas do konsultacji z podologiem lub dermatologiem. Zaniechanie leczenia może skutkować rozsianiem się kolejnych brodawek.
Wirus wciąż obecny w skórze może zainfekować sąsiednie miejsca, dając nowe zmiany. Dlatego, gdy domowe leczenie nie działa, należy rozważyć profesjonalne metody usuwania kurzajek (omówione poniżej). Specjalista oceni, czy na pewno mamy do czynienia z kurzajką, i dobierze odpowiednią terapię. Warto też pamiętać, że czasem różne metody trzeba łączyć np. kontynuować preparatami w domu między sesjami zabiegów w gabinecie.
Jeśli leczenie jedną metodą nie przyniosło efektu, specjalista może zaproponować inną technikę (np. gdy krioterapia nie pomogła, skuteczna okaże się elektrokoagulacja albo laser). Ważne jest, by nie poddawać się niektóre brodawki bywają oporne i wymagają kilku podejść. Przy braku rezultatów domowych zawsze skonsultuj się z fachowcem, zamiast eksperymentować dalej na własną rękę. Pamiętaj, że każda kurzajka prędzej czy później może zostać wyleczona, trzeba tylko dobrać właściwą metodę.
Profesjonalne metody usuwania kurzajek
Gdy domowe sposoby zawiodą lub zmiana jest rozległa, bolesna bądź nietypowa, pora rozważyć profesjonalne usuwanie kurzajki . W gabinetach podologicznych i dermatologicznych dostępny jest wachlarz metod pozwalających skutecznie pozbyć się brodawek. Do najczęściej stosowanych należą: wymrażanie (krioterapia ciekłym azotem), elektrokoagulacja, laseroterapia, oraz metody chemiczne z użyciem specjalistycznych preparatów.
Każda z nich ma swoje zalety i jest dobierana indywidualnie do pacjenta. Ważną rolę odgrywa ocena takich czynników jak wielkość i liczba zmian, ich lokalizacja, wiek pacjenta, stan zdrowia czy wcześniejsze próby leczenia. Często to podolog jako pierwszy specjalista dokonuje diagnozy i proponuje metodę leczenia kurzajek.
Specjalista podolog dysponuje odpowiednim sprzętem i preparatami, aby bezpiecznie usunąć brodawki na stopach. Warto podkreślić, że metody profesjonalne są zazwyczaj szybsze i skuteczniejsze niż domowe kuracje, a ryzyko nawrotu bywa mniejsze, jeśli zabieg zostanie wykonany prawidłowo.
Komentarz eksperta
„Wybór metody usuwania kurzajki zawsze zależy od konkretnego przypadku. Jako podolog oceniam najpierw stan skóry i samej brodawki. Weryfikuję, czy jest pojedyncza, czy rozsiana, jak głęboko sięga i jaką ma średnicę. Inaczej podejdziemy do małej kurzajki u dziecka, a inaczej do mozaikowatego skupiska brodawek u dorosłego. Ważny jest też próg bólu pacjenta oraz ewentualne przeciwwskazania medyczne. Czasem najlepsze rezultaty daje połączenie kilku metod, np. delikatne wyłyżeczkowanie fragmentu brodawki i potem zastosowanie preparatu chemicznego na resztki. Zawsze staramy się dobrać metodę tak, by skutecznie zniszczyć wszystkie komórki zakażone wirusem HPV, a jednocześnie zminimalizować dyskomfort dla pacjenta i uniknąć blizny. Dlatego konsultacja ze specjalistą jest kluczowa. Warto podkreślić fakt, że nie ma jednej uniwersalnej metody idealnej dla wszystkich kurzajek.”
Elektrokoagulacja
Elektrokoagulacja (inaczej elektrochirurgia, wypalanie prądem) to metoda polegająca na termicznym zniszczeniu tkanki brodawki za pomocą prądu elektrycznego o wysokiej częstotliwości. Specjalna cienka elektroda przykładana jest do zmiany i wytwarza łuk elektryczny rozgrzewający miejscowo tkankę do ok. 200 °C, co powoduje koagulację (ścięcie) białek i w efekcie martwicę brodawki.
W praktyce wygląda to tak, że podolog lub lekarz nakłuwa brodawkę elektryczną igłą, punkt po punkcie niszcząc kolejne fragmenty zmiany. Zabieg trwa krótko, zwykle od kilku do kilkunastu minut w zależności od wielkości kurzajki. Ze względu na odczucia bólowe często stosuje się znieczulenie miejscowe, zwłaszcza przy większych zmianach, bo sam moment koagulacji może być nieprzyjemny (pacjent czuje intensywne ciepło, pieczenie). Po zabiegu miejsce jest zwęglone. Powstaje mały strup o ciemnym zabarwieniu
Przez 1–2 tygodnie rana się goi pod strupkiem i zwykle nie wymaga specjalnego opatrywania poza utrzymaniem czystości. Elektrokoagulacja cechuje się bardzo wysoką skutecznością. Źródła podają nawet ~97% skuteczności po jednym zabiegu. Jej plusem jest natychmiastowe zniszczenie brodawki podczas jednej sesji. Minusem, natomiast możliwość powstania drobnej blizny, zwłaszcza jeśli usuwana zmiana była duża lub głęboka. Dlatego tej metody częściej używa się na stopach niż na twarzy.
Przeciwwskazania do elektrokoagulacji obejmują m.in.: wszczepiony rozrusznik serca (prąd mógłby zakłócić jego działanie), zaburzenia krzepnięcia krwi, nieunormowaną cukrzycę, ciążę oraz skłonność do keloidów. Ogólnie elektrokoagulacja jest bardzo efektywnym sposobem na pojedyncze, oporne kurzajki, szczególnie te, z którymi nie poradziła sobie np. krioterapia.
Diatermia
Diatermia chirurgiczna to w zasadzie odmiana elektrochirurgii, blisko spokrewniona z elektrokoagulacją. Terminem diatermia określa się zazwyczaj zabiegi z użyciem fal radiowych wysokiej częstotliwości (RF), które generują ciepło w tkance na podobnej zasadzie. W kontekście usuwania kurzajek diatermia bywa synonimem elektrokoagulacji.
Urządzenia do diatermii (np. aparaty radiowe typu Surtron) również posługują się prądem wysokiej częstotliwości w celu zniszczenia zmiany. Różnica tkwi w technologii: diatermia radiofalowa potrafi ciąć i koagulować tkankę przy nieco niższej temperaturze niż tradycyjna elektrokoagulacja, co może dawać mniejsze uszkodzenia okolicznych tkanek. W praktyce jednak efekt jest podobny. Następuje termoliza i odcięcie brodawki poprzez działanie prądu RF.
Zabieg diatermii jest krótki (pojedyncza brodawka usunięta w kilka minut) i wykonywany w znieczuleniu miejscowym, więc ból jest minimalny. Po zabiegu pozostaje mała nadżerka lub strup, który goi się w ciągu około tygodnia. Zaletą jest duża precyzja. Doświadczony specjalista może usunąć nawet bardzo małe zmiany, precyzyjnie kontrolując głębokość działania, co ma znaczenie np. przy brodawkach okołopaznokciowych.
Diatermię stosuje się nie tylko do kurzajek, ale też do innych zmian (włókniaki, naczyniaki rubinowe, prosaki), co świadczy o jej uniwersalności. Przeciwwskazania są analogiczne jak przy elektrokoagulacji, bo mechanizm jest ten sam (prąd w ciele pacjenta), czyli m.in. rozrusznik serca, ciąża, poważne choroby krwi. Jeśli w ofercie gabinetu widnieje usuwanie kurzajek metodą diatermii, można spodziewać się zabiegu bardzo zbliżonego do elektrokoagulacji, często wręcz identycznego. W języku potocznym podolodzy czasem używają obu tych określeń zamiennie.
Laserowe usuwanie kurzajek
Laseroterapia w leczeniu kurzajek polega na odparowaniu tkanki brodawki przy użyciu wysokoenergetycznej wiązki światła. Najczęściej stosowany jest laser CO₂ (dwutlenkowęglowy) w trybie chirurgicznym lub impulsywnym. Laser emitując skoncentrowane światło, odparowuje zmienione chorobowo komórki warstwa po warstwie i jednocześnie zamyka naczynia krwionośne, co ogranicza krwawienie. Zabieg zaczyna się od znieczulenia miejscowego.
Dzięki temu samo działanie lasera jest praktycznie bezbolesne, pacjent może jedynie odczuwać lekkie pieczenie lub ciepło. Laser działa punktowo. Energia kierowana jest tylko na brodawkę, nie uszkadzając zdrowej skóry wokół. To duża zaleta, bo przy odpowiednim doborze mocy można zniszczyć brodawkę, zostawiając minimalny ślad. Pojedyncza kurzajka zwykle zostaje usunięta w czasie jednego krótkiego zabiegu (trwającego od 5 do 15 minut).
Po laseroterapii pozostaje mała ranka/wnęka w skórze, która goi się dość szybko. W ciągu około 1–2 tygodni pojawia się nowy naskórek, a ryzyko infekcji jest niewielkie (m.in. dzięki efektowi sterylizującemu lasera). Przez ten czas zaleca się unikanie moczenia rany i utrzymywanie jej w czystości oraz ochronę przed słońcem (promienie UV) do zagojenia. Laserowe usuwanie kurzajek uchodzi za metodę bardzo skuteczną, zwłaszcza na pojedyncze, oporne zmiany.
W tym wypadku często wystarcza jeden zabieg. Zdarza się jednak, że przy licznych brodawkach lub wyjątkowo głębokich zmianach konieczne jest powtórzenie zabiegu po kilku tygodniach. Przeciwwskazania do laseroterapii to m.in.: ciąża, aktywna infekcja skóry w miejscu zabiegu, poważne choroby (np. niekontrolowana cukrzyca, choroba nowotworowa) oraz skłonność do bliznowców.
Laser jest też ostrożniej stosowany u małych dzieci (ze względu na konieczność współpracy podczas zabiegu). Atutem lasera jest minimalne uszkodzenie okolicznych tkanek i szybkie gojenie. Z tego też podwodu bywa wybierany do usuwania kurzajek we wrażliwych miejscach lub u osób, u których inne metody zawiodły.
Preparat Verru Shot
Verru Shot® to nowoczesna metoda terapii kurzajek z użyciem specjalistycznego preparatu chemicznego. Jest to płynny preparat opracowany przez firmę Podopharm, zawierający m.in. 60% kwas chlorooctowy (TCA) oraz opatentowany kompleks miedzi aXovelum®. Verru Shot aplikuje się wyłącznie w gabinecie podologicznym.
Jest to wyrób medyczny przeznaczony do użytku przez przeszkolonych specjalistów - ze względu na bardzo silne działanie żrące (niski odczyn pH i wysokie stężenie kwasu). Jak wygląda zabieg? Podolog najpierw zabezpiecza zdrową skórę wokół brodawki (np. wazeliną lub plasterkiem z otworem na zmianę). Następnie przy pomocy mikropędzelka nakłada kropelkę preparatu bezpośrednio na kurzajkę, dokładnie pokrywając całą zmianę.
Preparat działa na zasadzie okluzji. Tworzy warstwę powlekającą na powierzchni brodawki, która jednocześnie wnika w głąb zmiany i powoduje koagulację tkanek zakażonych wirusem HPV. Po aplikacji na brodawkę zakładany jest jałowy opatrunek, który pozostawia się na około 24 godziny. W tym czasie Verru Shot intensywnie pracuje w obrębie kurzajki. Po dobie pacjent zdejmuje opatrunek i delikatnie oczyszcza miejsce.
Często widać już, że brodawka stała się biała lub szara (to efekt martwicy tkanki). Taką aplikację powtarza się co 1–2 tygodnie (nie częściej niż raz w tygodniu), aż do całkowitego usunięcia zmiany. Zwykle potrzeba kilku wizyt, zwłaszcza przy większych brodawkach. Zaletą Verru Shot jest brak konieczności cięcia czy wypalania. Metoda jest bezinwazyjna, co doceniają pacjenci obawiający się bólu. Preparat dzięki efektowi okluzji zmniejsza też nieprzyjemne odczucia związane z obecnością kurzajki (np. kłucie przy chodzeniu).
Dodatkowo terapię wspiera się preparatem Podopharm Verru Immuno® (gęsta pasta do stosowania w domu), która przyspiesza regenerację skóry po zabiegu i stymuluje lokalną odporność. Wady metody to konieczność współpracy pacjenta (regularne wizyty, stosowanie się do zaleceń) oraz możliwość podrażnienia, jeśli preparat zetknie się ze zdrową skórą (dlatego tak ważne jest, by wykonywał to specjalista z doświadczeniem).
Verru Shot nie stosuje się u małych dzieci (przeciwwskazany poniżej 6. roku życia) ani u osób uczulonych na składniki. Ogólnie jednak jest to bardzo ciekawa, skuteczna metoda. Stanowi nowoczesną alternatywę dla klasycznego wypalania czy wymrażania, coraz częściej wykorzystywana w gabinetach podologicznych.
Ile trwa zabieg, jak wygląda gojenie i czy boli?
Czas trwania zabiegu usuwania kurzajki zależy od wybranej metody i liczby zmian, ale zazwyczaj jest krótki. Pojedynczą kurzajkę doświadczony specjalista usuwa w ciągu kilku do kilkunastu minut. Nawet przy licznych brodawkach rzadko kiedy czas zabiegowy przekracza pół godziny. Na przykład usunięcie kurzajki laserem zajmuje zwykle 5–20 minut, elektrokoagulacja jednej zmiany to kwestia ok. 10 minut, a aplikacja Verru Shot – zaledwie parę minut (choć potem trzeba odczekać dobę z opatrunkiem).
Oczywiście do tego dochodzi czas przygotowania (np. znieczulenie, oczyszczenie skóry) i ewentualnej konsultacji przed zabiegiem, ale i tak wizyta zazwyczaj zamyka się w kilkudziesięciu minutach. Gojenie miejsca po usuniętej kurzajce trwa przeważnie od 1 do 3 tygodni, zależnie od wielkości zmiany i metody usuwania. Po metodach inwazyjnych (elektrokoagulacja, laser) zostaje mała rana lub strup, który odpada po ~7–14 dniach, odsłaniając różowy, nowy naskórek.
Ważne jest przestrzeganie zaleceń pozabiegowych np. przez pierwsze dni unikać długiego moczenia i drażnienia miejsca, utrzymywać je w czystości i nie zdrapywać strupków. Zwykle nie ma potrzeby zakładania szwów (rany po kurzajce są płytkie), a blizna, jeśli się tworzy, to minimalna. Ból w trakcie zabiegu bywa dla wielu pacjentów największą obawą, ale w praktyce specjaliści starają się maksymalnie go zniwelować.
Większość profesjonalnych metod jest wykonywana w znieczuleniu miejscowym. Dzięki temu sam zabieg jest zazwyczaj dobrze tolerowany; można odczuwać pewien dyskomfort (np. zapach przypalonej skóry przy elektrokoagulacji czy uczucie zimna przy krioterapii), ale nie silny ból. Po zabiegu miejsce może być przez kilka godzin tkliwe lub lekko bolesne, szczególnie jeśli zabieg był głębszy. Jednak dolegliwości są z reguły niewielkie i ustępują szybko.
Często wystarczy zwykły środek przeciwbólowy lub nawet nie ma takiej potrzeby. Pacjent zwykle od razu po zabiegu może wrócić do codziennych aktywności, pamiętając jedynie o oszczędzaniu tej okolicy ciała przez parę dni.
Kiedy zgłosić się do podologa z kurzajką?
Podolog to specjalista od zdrowia stóp, który na co dzień zajmuje się także leczeniem brodawek wirusowych. Warto zgłosić się do podologa z każdą kurzajką, która wywołuje ból, szybko rośnie lub mnoży się, a także, jeśli nie mamy pewności, czy zmiana na stopie to na pewno kurzajka.
Ogólnie zaleca się konsultację, gdy tylko zauważymy podejrzane zgrubienie na stopie. Wczesna diagnoza pozwala na szybsze i łatwiejsze leczenie. Wskazaniem do zabiegu u podologa będzie na pewno sytuacja, gdy domowe metody zawiodły lub gdy brodawek jest dużo i stale pojawiają się nowe (nawracają). Również intensywny ból przy chodzeniu czy krwawienie brodawki są sygnałami, że nie należy zwlekać z fachową pomocą.
W większych miastach bez trudu znajdziemy profesjonalne gabinety. Podolog oceni zmiany i doradzi optymalną terapię albo (w razie potrzeby) skieruje do dermatologa. Wizyta u podologa jest wskazana także dlatego, że czasem zmiany mylone z kurzajkami okazują się innymi schorzeniami. Doświadczony specjalista postawi trafną diagnozę i oszczędzi nam nieskutecznych prób leczenia niewłaściwego problemu.
Wskazania do zabiegu
Kiedy konkretnie warto rozważyć profesjonalne usunięcie kurzajki? Wskazaniami są przede wszystkim:
- Bolesność lub dyskomfort – jeśli brodawka utrudnia chodzenie, powoduje ból przy każdym kroku lub przeszkadza w codziennych czynnościach, lepiej ją usunąć niż cierpieć.
- Szybki wzrost lub rozprzestrzenianie – kurzajka, która rośnie w oczach albo obok której pojawiają się kolejne (tzw. wysiew brodawek), powinna być leczona agresywniej, zanim sytuacja wymknie się spod kontroli.
- Brak skuteczności leczenia domowego – jeżeli smarowanie, plastry i inne metody nie przyniosły poprawy w przewidywanym czasie, profesjonalny zabieg może rozwiązać problem.
- Wielkość lub nietypowe cechy zmiany – bardzo duże (kilkucentymetrowe) lub nietypowo wyglądające kurzajki zawsze lepiej pokazać specjaliście. Może on zalecić biopsję lub skierować na inną diagnostykę, by wykluczyć np. zmianę nowotworową maskującą się jako brodawka.
- Stan ogólny pacjenta – u osób z cukrzycą, niedokrwistością stóp czy upośledzoną odpornością brodawki lepiej usuwać profesjonalnie i jak najszybciej, by nie ryzykować powikłań.
Oprócz tego, wskazaniem względnym jest czynnik estetyczny. Kurzajki na dłoniach czy twarzy bywają krępujące. Jeśli brodawka stanowi duży dyskomfort psychiczny, to również warto ją usunąć u specjalisty, nawet jeśli nie boli.
Dlaczego nie warto czekać z usunięciem brodawki?
Zdarza się słyszeć opinie, że kurzajkę można „przeczekać”, bo czasem same znikają. Rzeczywiście bywa, że u dzieci czy osób o silnej odporności brodawka ustępuje samoistnie po kilku-kilkunastu miesiącach dzięki reakcji immunologicznej organizmu. Jednak w wielu przypadkach czekanie jest błędem.
Dlaczego zwlekanie nie jest dobre? Po pierwsze, w czasie gdy czekamy, brodawka może się rozrastać i mnożyć. Jedna nieleczona kurzajka często skutkuje pojawieniem się kolejnych w okolicy. Możemy więc z jednej małej plamki dorobić się całej kolonii trudnych do wyleczenia zmian. Po drugie, kurzajka jest źródłem zakażenia dla innych.
Zaraźliwość HPV sprawia, że możemy przenieść wirusa na domowników lub inne osoby (np. przez wspólny prysznic). Usuwając kurzajkę, eliminujemy ognisko wirusa i zmniejszamy ryzyko zarażenia bliskich. Po trzecie, brodawka może z czasem zacząć sprawiać ból (zwłaszcza na stopie) lub ulec uszkodzeniu i nadkażeniu bakteryjnemu. Wtedy leczenie staje się pilne i bardziej skomplikowane.
Im dłużej kurzajka jest obecna, tym głębiej może wrastać w skórę, a to oznacza trudniejsze usunięcie i większą szansę na bliznę. Jak wskazują podolodzy, najlepiej reagować od razu, gdy zmiana jest mała: Najłatwiej usunąć brodawkę w początkowej fazie, zanim zdąży się ukorzenić. Wreszcie, zwlekanie może być groźne z punktu widzenia diagnostyki. Choć rzadko, zdarza się, że złośliwe zmiany skórne mogą przypominać brodawkę. Jeśli coś wygląda nietypowo i nie znika, lepiej to usunąć i zbadać histopatologicznie, niż czekać na cud.
Czy kurzajki mogą wpłynąć na chód lub powodować ból?
Tak, szczególnie kurzajki zlokalizowane na stopach mogą wpływać na chód i wywoływać dolegliwości bólowe. Brodawka na podeszwie, zwłaszcza w miejscu nacisku (pięta, pod głowami kości śródstopia, na opuszce palucha), przy każdym kroku jest dociskana do podłoża, co może sprawiać ostry ból. Ludzie często odruchowo zmieniają sposób chodzenia, by odciążyć bolesne miejsce np. stąpają bardziej na zewnętrznej krawędzi stopy albo kulą nogę.
Taka zmiana postawy może z kolei prowadzić do przeciążeń innych części stopy, bólu kolan czy bioder z powodu nierównego obciążania. Dlatego nawet jedna kurzajka na stopie może zaburzyć prawidłowy chód, jeśli jest usytuowana w strategicznym punkcie. U niektórych pacjentów obserwuje się, że przewlekły ból z powodu brodawki powoduje utykanie lub unikanie ruchu.
To zrozumiałe, nikt nie chce nadeptywać na bolące miejsce, ale długofalowo taka kompensacja może prowadzić do wad postawy lub atrofii mięśni (gdy np. oszczędzamy nogę). Co więcej, kurzajki między palcami lub pod paznokciami również mogą powodować ból przy każdym kroku, jakby stale coś uwierało. Usunięcie kurzajki przynosi ulgę. Pacjenci często nie mogą uwierzyć, jak komfort chodzenia poprawia się po pozbyciu się nawet niewielkiej brodawki.
Warto też wspomnieć, że liczne kurzajki (np. mozaikowe) na całej pięcie mogą zaburzyć rozkład ciężaru na stopie i wymusić nienaturalny chód. Podobnie brodawki na powierzchni stawów palców (np. grzbiet palca) mogą utrudniać zginanie i prawidłowe stawianie stopy.
Zalecenia po zabiegu – co robić, by zapobiec nawrotom?
Profesjonalne usunięcie kurzajki to połowa sukcesu. Druga połowa to właściwa pielęgnacja po zabiegu i profilaktyka nawrotów. W miejscu, gdzie była kurzajka, wciąż mogą czaić się pojedyncze cząsteczki wirusa HPV. Dlatego po zabiegu trzeba dbać o szybkie wygojenie rany i unikać ponownego zakażenia. Odpowiednia higiena oraz wzmocnienie odporności organizmu pomogą zapobiec temu, by kurzajka wróciła albo by pojawiły się nowe brodawki.
Jak pielęgnować stopę po usuwaniu kurzajki?
Pielęgnacja rany po usunięciu kurzajki jest bardzo ważna dla prawidłowego wygojenia i uniknięcia infekcji oraz blizny. Bezpośrednio po zabiegu specjalista zwykle zabezpiecza miejsce opatrunkiem. Należy go pozostawić przez wskazany czas (kilka godzin do doby, zależnie od zaleceń). Przez pierwsze parę dni unikać moczenia i drażnienia rany.
Lepiej zrezygnować z długich kąpieli, basenu, a podczas mycia ostrożnie obchodzić się z tym miejscem. Ważne jest utrzymanie czystości: przemywać ranę według zaleceń (często wystarczy sól fizjologiczna lub łagodny środek odkażający), codziennie zmieniać opatrunek, jeśli taki nosimy. Nie należy zdrapywać strupka ani usuwać na siłę żadnych tkanek. Strup powinien odpaść samoistnie, gdy skóra się zagoi. Jeśli odczuwamy ból, można zastosować miejscowo maść zaleconą przez podologa lub wziąć tabletkę przeciwbólową.
Bardzo istotne jest przyspieszenie regeneracji skóry. Pomoże to zapobiec nawrotowi w tym samym miejscu. Specjalista może polecić preparat przyspieszający gojenie, np. krem z pantenolem, maść cynkową lub specjalistyczny produkt podologiczny. Przykładowo, dostępna jest pasta Podopharm VERRU IMMUNO® przeznaczona do pielęgnacji skóry po usunięciu brodawek. Zawiera ona składniki wspierające regenerację i miejscową odporność skóry. Tego typu preparaty nakłada się na zagojoną już skórę (lub według wskazań także wokół rany), aby przyspieszyć odbudowę naskórka i zminimalizować ryzyko, że wirus ponownie się uaktywni w tym miejscu.
W okresie gojenia należy też chronić miejsce po kurzajce przed urazami i słońcem. Jeśli była to stopa, dobieramy wygodne obuwie, by nie uciskało rany. Jeśli kurzajka była usuwana laserem lub inną metodą na odsłoniętej skórze, stosujemy krem z filtrem UV na blizenkę przez kilka tygodni, aby nie doszło do przebarwienia.
Jak wspierać odporność, by uchronić się przed nawrotem kurzajki?
Ponieważ kurzajki są efektem działania wirusa, kluczem do zapobiegania nawrotom jest zadbanie o odporność organizmu oraz unikanie ponownego kontaktu z HPV. Warto wzmacniać odporność poprzez zdrowy tryb życia. Zdrowa dieta, odpowiednia ilość snu i regularna aktywność fizyczna znacząco wspierają, układ immunologiczny w walce z wirusami. Dieta powinna być bogata w witaminy (A, C, E, z grupy B) oraz minerały (cynk, selen, żelazo), które są ważne dla skóry i odporności.
W okresach jesienno-zimowych można rozważyć suplementację witaminą D (po konsultacji z lekarzem), ponieważ jej niedobór bywa powiązany z obniżoną odpornością, a Polacy często mają jej za mało. Unikanie stresu i dbanie o regenerację organizmu (np. poprzez relaks, odpowiednią ilość snu) również poprawia odpowiedź immunologiczną. Przewlekły stres osłabia zdolność zwalczania infekcji. Kolejna sprawa to higiena osobista i nawyki zapobiegające zakażeniom. Należy zawsze nosić klapki w miejscach publicznych typu basen, sauna, wspólna łazienka.
To podstawowa zasada, by nie złapać ponownie HPV. Nie używajmy cudzych ręczników, butów, skarpet ani przyborów do pedicure/manicure. Wirus może przetrwać na takich przedmiotach. Po powrocie z siłowni czy basenu warto stopy umyć i dokładnie osuszyć, zwłaszcza między palcami (wilgoć sprzyja infekcji). Jeśli ktoś w domu ma kurzajkę, należy uważać, by nie używać tych samych ręczników, a brodawkę u tej osoby najlepiej zaklejać plastrem, by ograniczyć rozsiew wirusa.
Warto również dezynfekować obuwie sportowe oraz nie chodzić boso po hotelowych dywanach czy obcych podłogach. Dla wsparcia odporności skóry stóp można stosować profilaktycznie pudry lub spraye przeciwgrzybicze/antybakteryjne, bo zdrowa, wolna od mikrourazów skóra jest trudniejsza do zainfekowania. Jeśli mamy skłonność do odcisków czy pęknięć skóry, zadbajmy o odpowiednie obuwie i pielęgnację, by minimalizować uszkodzenia naskórka (przez które wnika wirus). Nie obgryzajmy paznokci ani skórek – to też wrota dla HPV.
Usuwanie kurzajek – najczęściej zadawane pytania
Czy usuwanie kurzajki boli?
Usuwanie kurzajek odbywa się zazwyczaj w znieczuleniu miejscowym, dlatego sam zabieg na ogół nie jest bardzo bolesny. Specjaliści stosują różne formy znieczulenia: przy elektrokoagulacji czy laserze często podaje się zastrzyk znieczulający lub smaruje skórę kremem z lidokainą, a przy krioterapii czasem wystarcza sama niska temperatura jako czynnik znieczulający.
Dzięki temu pacjent podczas zabiegu odczuwa co najwyżej lekki dyskomfort, np. przy laserze czuje ciepło lub szczypanie, przy wymrażaniu silny chłód, a przy elektrokoagulacji delikatne ukłucia po znieczuleniu. Są to odczucia do wytrzymania. Oczywiście próg bólu jest sprawą indywidualną. To, co dla jednej osoby jest prawie nieodczuwalne, dla innej będzie nieprzyjemne.
Jednak w rękach doświadczonego podologa czy dermatologa zabieg jest tak prowadzony, by pacjent czuł się komfortowo. Po ustąpieniu znieczulenia okolica zabiegowa może być lekko obolała (podobnie jak np. ranka po oparzeniu), ale zwykle wystarcza osłona opatrunkiem i ewentualnie łagodny lek przeciwbólowy. Wiele osób jest mile zaskoczonych, że „to już po wszystkim”. Często strach przed bólem bywa większy niż rzeczywistość.
Ile kosztuje usuwanie kurzajek?
Cena usuwania kurzajek zależy od zastosowanej metody, liczby zmian oraz cennika konkretnej placówki. Orientacyjnie, profesjonalne usunięcie jednej kurzajki kosztuje od ok. 100 do 300 zł. Najtańsze bywa wymrażanie pojedynczej brodawki ciekłym azotem.
W niektórych przychodniach już od ~100 zł za sesję (choć czasem wymaga powtórek). Elektrokoagulacja pojedynczej kurzajki to zwykle wydatek rzędu 150–200 zł. Laserowe usuwanie jest z reguły najdroższe, ceny w dużych miastach sięgają 250–400 zł za zabieg, ale często w tej cenie mieści się usunięcie kilku blisko siebie położonych brodawek.
Należy również pamiętać, że czasem konieczne są powtórne wizyty (np. kolejne wymrażanie lub sprawdzenie gojenia po laserze) one również mogą mieć swoją cenę, choć bywają tańsze niż pierwsza procedura. Przy planowaniu budżetu warto uwzględnić ewentualny koszt leków lub preparatów zaleconych po zabiegu (np. maść regenerująca, opatrunki, które kupimy sami).
Mimo tych wydatków, profesjonalne leczenie zwykle okazuje się bardziej opłacalne niż przedłużające się próby domowe. Kilkumiesięczne kupowanie plastrów, płynów i sprayów też potrafi pochłonąć kilkadziesiąt złotych, a nie daje gwarancji sukcesu. Inwestycja ~200 zł u specjalisty może zaoszczędzić nam czasu i dalszych wydatków.
Ile trwa zabieg usunięcia kurzajki?
Czas trwania zabiegu usunięcia kurzajki jest krótki. Zazwyczaj pojedynczą zmianę usuwa się w czasie kilku do kilkunastu minut. Oczywiście zależy to od metody. Najszybsze jest wypalenie elektrokoagulacją (często 5–10 minut) czy laserem (nierzadko ok. 5 minut na jedną brodawkę).
Wymrażanie ciekłym azotem to kwestia kilkudziesięciu sekund samego mrożenia, choć dochodzi czas na przygotowanie. Nawet jeśli kurzajek jest więcej, zazwyczaj cała wizyta zamyka się w 30 minutach. Przykładowo, usuwanie kurzajek laserem w gabinecie podologicznym: konsultacja + zabieg mogą potrwać łącznie około pół godziny, z czego sam czas działania lasera na skórę to kilka minut.
Warto dodać, że niektóre metody wymagają powtórzenia np. jeśli stosujemy preparat Verru Shot, aplikacja trwa krótko, ale powtarzamy ją co tydzień lub dwa przez kilka tygodni. Jednak pojedyncza sesja zawsze jest krótka. Ogólnie pacjenci są często zaskoczeni, że to już? – usunięcie kurzajki bywa naprawdę ekspresowe. Pamiętajmy tylko, że po zabiegu czasem trzeba poświęcić nieco czasu na pielęgnację (zmianę opatrunku itd.), ale sam zabieg nie powinien nadmiernie obciążyć naszego grafiku dnia.
Czy po kurzajce zostaje dziura?
Bezpośrednio po usunięciu kurzajki może pozostać niewielkie ubytki w skórze, coś w rodzaju „dziurki” lub zagłębienia, ale w większości przypadków organizm szybko wypełnia ten ubytek nową tkanką i nie pozostaje trwała dziura. Po zabiegu inwazyjnym (jak wycięcie, laser czy elektrokoagulacja) powstaje mała rana, której głębokość odpowiada mniej więcej temu, jak głęboko sięgała brodawka.
Ta rana goi się przez ziarninowanie, od spodu narasta nowa tkanka. W ciągu kilku tygodni ubytek wypełnia się i pokrywa nowym naskórkiem. U młodych, zdrowych osób skóra często regeneruje się tak, że po 2–3 miesiącach trudno znaleźć ślad po zabiegu. Wyjątkiem mogą być bardzo duże lub głęboko umiejscowione kurzajki. Po ich usunięciu może zostać mała blizna lub trwałe spłaszczenie skóry w tym miejscu. Dużo zależy od indywidualnych predyspozycji do gojenia: u osób ze skłonnością do bliznowców nawet drobna ranka może skutkować wypukłą blizną, a u innych nawet większa dziurka zasklepia się gładko.
Jeśli zabieg był wykonany atraumatycznie, a pacjent dbał o ranę (nie doszło do infekcji ani ponownego urazu), to zazwyczaj blizna jest minimalna (często to tylko jasna lub ciemniejsza plamka na skórze). W przypadku metod chemicznych (jak Verru Shot) lub krioterapii, gdzie tkanki odpadają stopniowo, proces gojenia przebiega bardziej warstwowo i często też kończy się bez widocznych ubytków. Kluczowe jest przestrzeganie zaleceń pozabiegowych (nie drapanie, ochrona przed słońcem). Wtedy skóra ma szansę zregenerować się prawidłowo.
Jakie są przeciwwskazania do zabiegu?
Przeciwwskazania do zabiegu usuwania kurzajek zależą od wybranej metody, ale ogólnie można wymienić kilka sytuacji, w których lepiej odroczyć lub zmodyfikować leczenie. Do najważniejszych przeciwwskazań należą: ciąża i karmienie piersią (w tym okresie unikamy zbędnych zabiegów np. laseroterapii czy podawania niektórych leków, choć bezpieczne metody można stosować ostrożnie); aktywna infekcja skóry w miejscu zabiegu (np. ropień, grzybica – najpierw trzeba wyleczyć infekcję, żeby zabieg nie rozprzestrzenił bakterii); poważne choroby ogólnoustrojowe niekontrolowane (np. niewyrównana cukrzyca, ciężkie zaburzenia krzepnięcia krwi, zaawansowane choroby serca). W takich przypadkach ryzyko powikłań jest większe.
W kontekście elektrokoagulacji i diatermii przeciwwskazaniem jest wszczepiony rozrusznik serca lub inny implant elektroniczny. Prąd mógłby zakłócić jego pracę. Osoby z tendencją do bliznowców (keloidów) powinny unikać np. laserowego usuwania na twarzy, bo mogą powstać nieestetyczne blizny. Epilepsja bywa względnym przeciwwskazaniem do zabiegów z użyciem światła (laser) czy prądu, ale pod dobrą kontrolą lekarza można je wykonywać, zachowując środki ostrożności. Dodatkowo niektórych metod nie stosuje się u małych dzieci – np. poniżej 6–7 roku życia staramy się unikać agresywnych zabiegów (dzieci zwykle współpracują słabiej, a ich skóra goi się inaczej).
Krioterapii nie wykonuje się też przy zaburzeniach krążenia obwodowego (bo gorzej się goją). Alergia na używane środki (np. na nikiel przy elektrodach, czy składniki preparatów) również stanowi przeciwwskazanie. Podolog zawsze przeprowadza wywiad, by wykryć ewentualne przeciwwskazania przed zabiegiem i albo odradza zabieg, albo proponuje bezpieczniejszą alternatywę.
Czy kurzajki są zaraźliwe?
Tak, kurzajki są zaraźliwe, ponieważ wywołuje je wirus brodawczaka ludzkiego (HPV), który łatwo przenosi się między ludźmi. Co prawda nie każda styczność z osobą mającą kurzajki skończy się zakażeniem. W tym wypadku dużo zależy od odporności i stanu naszej skóry, ale ryzyko zdecydowanie istnieje. Brodawki wirusowe zawierają cząsteczki HPV, które mogą trafić na naszą skórę np. przez podanie ręki, dotknięcie klamki czy poręczy, której przed chwilą dotykała osoba z kurzajką, albo przez chodzenie boso po podłodze, po której chodził nosiciel wirusa.
Zwłaszcza wilgotne otoczenie sprzyja zarażeniu (wirus dłużej przeżywa) – stąd częste przypadki pamiątki z basenu w postaci kurzajki. Kurzajkami można się również zarazić pośrednio przez przedmioty: wspólne ręczniki, buty, skarpetki, a nawet narzędzia do manicure/pedicure. Zdarza się również autozakażenie, rozdrapując własną kurzajkę lub obgryzając paznokcie z brodawką przy wałach paznokciowych, można przenieść wirusa na inne części ciała.
Dlatego specjaliści zalecają, by nie bagatelizować kurzajek. Nie dość, że same są uciążliwe, to jeszcze roznoszą zakażenie. Dobra wiadomość jest taka, że wirus HPV atakujący skórę jest stosunkowo leniwy potrzebuje ułatwionego dostępu przez uszkodzony naskórek. Zatem profilaktyka potrafi wiele zdziałać: jeśli nie chodzimy boso w publicznych miejscach, nie pożyczamy butów i narzędzi osobistych, dbamy o suchą, zadbaną skórę stóp (bez pęknięć) znacznie zmniejszamy szanse infekcji.
Inne artykuły z tej kategorii
Krwiak pod paznokciem – co robić, gdy paznokieć sinieje i boli?
Jak wyleczyć dzikie mięso przy paznokciu? Skuteczne metody terapii Gdy paznokieć sinieje, większość osób wpada w panikę, obawiając się jego utraty. Choć widok ciemnej plamy
Egzostoza podpaznokciowa – co to jest i jak ją leczyć?
Jak wyleczyć dzikie mięso przy paznokciu? Skuteczne metody terapii Egzostoza podpaznokciowa to łagodna narośl kostna, która rozwija się na paliczku dystalnym (końcowym) palca, tuż pod

Czyszczenie paznokci – jak robić to prawidłowo?
Jak wyleczyć dzikie mięso przy paznokciu? Skuteczne metody terapii Stopy to najbardziej eksploatowana część naszego ciała, a paznokcie stanowią ich pierwszą linię obrony. Prawidłowa pielęgnacja
Jak wyleczyć dzikie mięso przy paznokciu? Skuteczne metody terapii
Jak wyleczyć dzikie mięso przy paznokciu? Skuteczne metody terapii Problem, jakim jest dzikie mięso przy paznokciu, to sygnał, że proces zapalny przeszedł w fazę przewlekłą.
